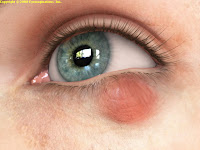
CALÁZIO: É uma protuberância na pálpebra, consequente da inflamação dos canais secretores das glândulas meibomianas. É também chamado de cisto meibomiano ou lipogranuloma. Temos, em média, 35 glândulas de Meibomius na pálpebra superior e 25 na inferior. A secreção sebácea produzida por estas glândulas é essencial à lágrima e é liberada por orifícios localizados na borda palpebral. Quando orifícios são bloqueados, há acúmulo de produção nos canais das glândulas, originando o calázio. Pessoas com dermatite seborreica ou acne rosácea têm maior chance de desenvolver calázios.
Sinais e Sintomas: Massa palpável na pálpebra, pálpebras sensíveis, lacrimejamento, inchaço dolorido das pálpebras, sensibilidade à luz.
Tratamento: O calázio geralmente desaparece sozinho dentro de quatro semanas. Compressas mornas de 10 a 15 minutos, quatro vezes por dia, visam à drenagem. Em alguns casos, o médico pode prescrever pomadas com antibiótico e corticoide e, em casos específicos, anti-inflamatórios por via oral.
Prevenção: A limpeza dos cílios com shampoo infantil pode prevenir a repetição da doença.
CERATOCONE: É uma doença não inflamatória da córnea na qual a baixa rigidez do colágeno corneano permite que a área central ou paracentral assuma forma cônica (do grego: “kerato” significa córnea e “conus” forma cônica). A córnea tornando-se progressivamente mais fina e irregular, resultando na distorção das imagens.
Essa irregularidade, na maioria dos casos, causa baixa visual não recuperável com óculos, isto é, mesmo com um bom exame de refração a acuidade visual não é boa. As lentes de contato (LC) rígidas ou gelatinosas especiais costumam propiciar boa visão, pois simulam uma nova superfície corneana regular. A evolução da doença pode levar o paciente a ser intolerante às LC e necessitar de um procedimento cirúrgico como anel intra-corneano (Anel de Ferrara). O transplante de córnea é realizado somente em 10% dos casos, quando a progressão provoca cicatrizes corneanas ou quando a visão não é satisfatória com os tratamentos anteriores.
Essa irregularidade, na maioria dos casos, causa baixa visual não recuperável com óculos, isto é, mesmo com um bom exame de refração a acuidade visual não é boa. As lentes de contato (LC) rígidas ou gelatinosas especiais costumam propiciar boa visão, pois simulam uma nova superfície corneana regular. A evolução da doença pode levar o paciente a ser intolerante às LC e necessitar de um procedimento cirúrgico como anel intra-corneano (Anel de Ferrara). O transplante de córnea é realizado somente em 10% dos casos, quando a progressão provoca cicatrizes corneanas ou quando a visão não é satisfatória com os tratamentos anteriores.
No início o diagnóstico pode ser difícil, pois o exame biomicroscópico (utilizado para avaliar a córnea em grande aumento) é praticamente normal. Muitas vezes, o oftalmologista diagnostica somente astigmatismo e miopia. O astigmatismo decorre da irregularidade e a miopia do abaulamento corneano. A minoria dos pacientes com ceratocone tem hipermetropia. Nas situações iniciais, o diagnóstico é feito utilizando-se o exame chamado topografia e/ou tomografia de córnea (mais detalhes na parte de exames). Esses também são os melhores exames para avaliar objetivamente a progressão da doença.
CONJUNTIVITE: é a inflamação da conjuntiva (membrana que envolve grande parte do globo ocular). A causa da conjuntivite pode ser infecciosa, alérgica ou tóxica. Há casos em que uma hemorragia subconjuntival pode ser confundida com conjuntivite. Esta hemorragia provoca vermelhidão nos olhos, devido ao rompimento de vasos sanguíneos por traumatismo ou mudança de pressão no interior da cabeça (por estresse, choque ou esforço físico, por exemplo). Apesar do aspecto, geralmente a hemorragia é inofensiva e desaparece por si.
TIPOS:
Conjuntivite infecciosa: É transmitida por vírus (mais frequentemente) ou bactérias e pode ser contagiosa. Nestes casos, a contaminação se dá pelo ar, especialmente em ambientes fechados, pelo uso de objetos contaminados, pelo contato direto com pessoas contaminadas e até mesmo pela água da piscina.
Conjuntivite alérgica: Geralmente ocorre nos dois olhos e em pessoas predispostas à alergia (que já têm rinite, bronquite e/ou outras atopias). Não é contagiosa, ou seja, não passa de uma pessoa para outra e nem de um olho para o outro, mesmo que em alguns casos se apresente antes em um olho e depois no outro. Nas conjuntivites alérgicas os sintomas são a coceira nos olhos e/ou pálpebras, olhos vermelhos e secreção (geralmente pegajosa e clara). Pode haver períodos de melhora e reincidência. Nestes casos, é importante que a causa da conjuntivite seja encontrada, pois pode variar de pessoa para pessoa.
Conjuntivite tóxica:Este tipo de conjuntivite é causado pelo contato direto com o agente tóxico. Muitas vezes este agente pode ser medicamentoso, como o colírio, por exemplo. Em alguns casos, este tipo de conjuntivite ocorre em recém-nascidos devido ao uso obrigatório do colírio (Nitrato de prata 1%) no momento do nascimento. O sintoma é olho(s) vermelho(s) e irritado(s).
Entre as substâncias mais comuns que causam a conjuntivite tóxica podemos citar alguns produtos de limpeza, fumaça de cigarro e poluentes industriais.
Entre as substâncias mais comuns que causam a conjuntivite tóxica podemos citar alguns produtos de limpeza, fumaça de cigarro e poluentes industriais.
Doenças de Esclera: Na esclera as alterações do tipo inflamatório são as mais encontradas. De acordo com o local afetado, podem-se dividir essas alterações em episclerites e esclerites. Doenças esclerais também ocorrem em enfermidades metabólicas, degenerativas, neoplásicas e por traumatismo.
Episclerites:São benignas, autolimitadas, superficiais e aparecem mais em mulheres. Um em cada três casos tem associação com doenças sistêmicas, sendo mais comuns as doenças do tecido conjuntivo, como artrite reumatoide, granulomatose de Wegener, pan-arterite nodosa e lúpus eritematoso sistêmico. Metade dos casos tem associação com doenças oculares, principalmente rosácea ocular, ceratoconjuntivite seca e ceratoconjuntivite atópica. As complicações oculares são pouco frequentes.
A maioria dos casos melhora espontaneamente em 7 a 15 dias. O tratamento geralmente é sintomático, com compressas frias e lágrimas artificiais geladas. As episclerites infecciosas são tratadas de acordo com o agente etiológico identificado.
Olho Seco: é um termo usado para descrever um grupo de diferentes doenças e condições que resultam da umidade e lubrificação inadequadas do olho, por baixa produção de lágrimas ou por má qualidade do filme lacrimal.Há várias anormalidades diferentes que podem causar o olho seco, tais como diminuição da produção de lágrimas, evaporação excessiva, problemas com o piscar, etc.
Fatores: causas ambientais, problemas com glandulas lacrimais, medicamentos, disfunções hormonais, doenças sistémicas, lentes de contato, lesões traumáticas, fatores nutricionais.
Tratamento do olho seco: depende da causa. Na maioria das vezes, as lesões são reversíveis. Os substitutos lacrimais (lubrificantes oculares) são os tratamentos mais utilizados e têm se mostrado eficazes, independentemente da causa do olho seco. O objetivo é aumentar a umidade da superfície ocular e melhorar a lubrificação através de lubrificantes (colírio ou pomada).
PRESBIOPIA:Vista cansada, ou presbiopia, é a dificuldade para focalizar os objetos próximos pela perda natural e progressiva da elasticidade do cristalino (a lente interna que fica atrás da pupila), após os 40 anos. Por isso, pessoas que nunca haviam utilizado óculos passam a necessitar deles para a leitura e os que já utilizavam precisam de multifocais. Os míopes podem ler sem óculos porque não enxergam longe e têm seu foco de visão naturalmente para perto. A presbiopia é um processo normal da idade que pode ser corrigido por meio de óculos, lentes de contato ou cirurgia.
PTERÍGIO:Aparece comumente em pessoas que trabalham em locais com muito sol, vento ou poeira. Começa com uma pelezinha em cima da esclera (branco do olho), que vai crescendo em direção à pupila (menina do olho).
Geralmente provoca ardor e queimação, deixando os olhos vermelhos, e piora quando o olho é exposto ao sol, vento, poeira, ar condicionado e produtos químicos (shampoo, maquilagem e cremes). O sintoma pode melhorar com o uso de compressa fria e lubrificantes.
O pterígio pode crescer depressa, mas o mais comum é crescer lentamente ou estacionar. Quando ocorre crescimento rápido ou irritação muito frequente pode ser indicada cirurgia para retirada do mesmo, sob anestesia local.








Nenhum comentário:
Postar um comentário